丁磊医生的科普号
- 精选 你了解肾穿刺吗?
肾脏病的种类繁多,不同的肾脏病治疗方法不同,但是临床表现却可以相似,因此肾活检作为确诊途径,已经成为肾脏病医生临床工作中非常重要的手段。我们平时所说的肾穿刺就是目前肾活检方法中应用最广泛的经皮肾穿刺活检。 肾穿刺是怎样一个过程 平常肾穿刺都是在超声引导下进行的。病人趴在床上(因为肾脏位置靠近背部),肚子下面垫个枕头,让肾脏离体表更近,B超显示更清晰。由于肾脏大部分在肋骨掩护下,还会随着呼吸上下移动,所以进行肾穿刺的时候非常需要配合。 超声定位、消毒、局部麻醉后,穿刺针会经过皮肤、皮下组织靠近肾脏,这时医生会嘱咐吸一口气后摒牢,然后继续根据超声引导进针,到达目的地后,会听到响亮的“啪”的一声,这是穿刺枪工作的声音,说明已经取得一条肾脏组织。一般肾脏病理检查需要两条肾脏组织,所以这个过程会再重复一次。但因为并不是每次进针都能得到令人满意的肾脏组织,因此在某些情况下,比如肾脏位置特殊、肾脏组织质量不佳等,就可能需要重复操作几次。 穿刺结束之后最重要的任务就是防止出血。在返回病房的路上需要医生或家属用手按压穿刺的地方,回到病房后,家属要配合医生、护士,让病人平躺,利用自身的体重压迫止血。这个平躺的过程需要持续6小时,6小时后手脚可以活动,但不能翻身,直到穿刺后24小时。这个期间,家属要时刻关注监护仪上的心率、血压、氧饱和度等数值,发现异常及时告诉医护人员。 患者需要做的准备 了解肾穿刺的必要性,保持平静的心态,积极配合医生; 耐受俯卧位及腹部垫枕头的体位,锻炼吸气后憋气、呼气后憋气、吸气中憋气; 由于术后需平卧24小时,需练习平卧位在床上解大小便。 哪些患者需要肾穿刺 大部分的肾脏疾病在诊断不明确、没有禁忌证的情况下均需要肾穿刺检查。目前的观点是对于蛋白尿、轻度蛋白尿伴血尿、有肾脏表现的系统性疾病、不明原因的慢性肾功能衰竭均有肾穿刺的适应证。 因为一些肾脏病在发展过程中病理类型或病理表现会发生变化,这些变化对于判断治疗效果、预后、调整治疗方案有重大意义,有时需要重复进行肾穿刺。 哪些情况不能做肾穿刺 目前公认的禁忌证有孤立肾(只有一颗肾脏或者只有一侧肾脏有功能)、明显出血倾向(血小板低、凝血功能差等)、重度高血压、精神疾病、体位不良(无法配合上述姿势)、肾脏感染、肾脏肿瘤、肾脏位置过高、慢性肾衰竭等,但大部分禁忌证都是相对而言,在临床症状控制、缓解后部分患者仍可行肾穿刺。 肾穿刺会有哪些并发症 血尿 几乎100%患者出现镜下血尿,多数在1-2天内自行消失。少数患者出现肉眼血尿,稳定者数天内可自行消失。如果尿颜色明显较深甚至接近血色,或尿中出现血块,可能提示出血量较大,随时可能出现血压下降,需要紧急处理。如保守治疗无效,可选择肾动脉造影栓塞或者外科手术治疗。 肾周血肿 发生率较高,多为无症状的小血肿,不需要处理。若血肿较大,需限制活动,必要时支持治疗,甚至外科手术。 动静脉瘘 穿刺时可能使肾脏内的动静脉直接连通,一般无明显症状,多数能自行闭合,可使用动脉栓塞治疗。 还有一些发生概率极低的并发症,如大出血需要肾脏切除、大出血休克等。但这些出现的概率非常低,随着目前穿刺方法的改良和仪器设备更加先进,肾穿刺也更加安全。
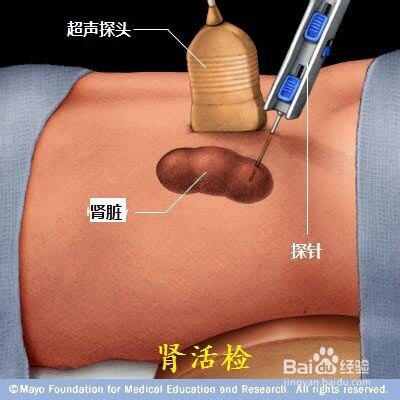 丁磊 副主任医师 医生集团-安徽 肾病内科3561人已读
丁磊 副主任医师 医生集团-安徽 肾病内科3561人已读 - 医学科普 蛋白尿知识---蛋白质祖孙三代游历肾脏的世界
转载浙大一院肾脏病中心蒋华主任的文章蛋白尿知识专题 —— 蛋白质祖孙三代游历肾脏的世界 前言 蛋白质祖孙三代随血液循环参加了大游行,他们是爷爷尿素,爸爸白蛋白,儿子氨基酸。他们一起游历了肾脏的世界,可是却经历了人间的悲欢离合。下面请随他们去感受一下肾脏的世界是怎样运行的。 从胃肠道被吸收不久的氨基酸(儿子),在人体里工作了很长时间的白蛋白(爸爸),以及已经退休被分解代谢成尿素的爷爷,约好在人体的中心广场——心脏里见面,因为今天是儿童节,他们要一起参加儿童节的大游行。 随着窦房结的一声令下,强有力的心脏把祖孙仨,随浩浩荡荡的人群,以飞快的速度送入了大街(主动脉)。儿子非常兴奋与好奇,看到周围有很多人一起游行,问这问那。爷爷耐心地给儿子讲解:“这位个子比爸爸还大的伯伯叫球蛋白;个子比较小的叔叔是微球蛋白;和爷爷差不多的是小分子的代谢物,比如肌酐;还有很多和你差不多的小朋友们,比如葡萄糖;当然最多的,还是在我们周围的水分子,和大大小小的彩车——红血球、白血球......” 不知不觉,三人被人流带到一条岔道上(肾动脉),爸爸兴奋而又略带忧伤地说:“我们只有四分之一的机会,可以到肾脏游历,居然让我们一起进来了!”说话间,道路觉来越窄(段动脉,叶间动脉,弓形动脉,小叶间动脉,入球小动脉),人流越来越挤,他们都快拉不住手了。终于当他们来到一片像迷宫一样的小巷子里(肾小球毛细血管),个子比较小的儿子和爷爷被挤到了巷子外面,大个子的爸爸和伯伯们瞬间被人流带走不见了踪影。与众多的小朋友以及他们的爷爷奶奶和小个子的叔叔们一起穿过一片栅栏(由内皮细胞、基底膜和上皮细胞构成的肾小球滤过膜),来到一条宁静的小路上(肾小管)。儿子哭着说:“我要爸爸!”爷爷安慰道:“别担心,等一下你还会和爸爸见面的!如果你爸爸也跟我们进来了,那肾脏就生病了(蛋白尿)!” 走着走着,看见小路的两边不时有阿姨(转运蛋白)在招手:“小朋友,该和爷爷奶奶再见了,你们的爸爸妈妈在另外一边的路上等着呢!”眼看着,小朋友们和小个子的叔叔一个接一个地被接走,大部分的水分子也自己穿过路边的房子走了,剩下的老爷爷老奶奶越来越多。可孙子恋恋不舍地拉着爷爷的手不肯放。爷爷说:“傻孩子,新陈代谢是自然规律。如果阿姨们不接走你们,让你们随着尿液排出,那她们就失职了(肾小管重吸收障碍会导致肾性糖尿,氨基酸尿,小分子蛋白尿等等)。”儿子还是紧紧地拉着爷爷的手,流着泪说:“那您和我一起去找爸爸吧!”爷爷没办法,只能狠心甩手,说道:“笨孩子!如果爷爷奶奶们都不走,那血液里充满了代谢的废物,肾脏不工作了,人体就会生尿毒症的!乖孙子你放心,爷爷顺着这条路(肾小管、集合管、肾盂,输尿管、膀胱、尿道)一直跑到外面的世界,就可以沐浴着阳光,和雨水一起滋润成长的庄稼,会过的很快活的!” 儿子终于被接走了,穿过成排的房子(肾小管上皮细胞),来到了另一边的小路(肾小管周围毛细血管),看见爸爸正在路上眼巴巴等着哪!爸爸一把抓住儿子的手,小心的擦干儿子的眼泪,说:“爸爸早就通过另一条小路(出球小动脉)来到这里等你了,咱们继续游行吧,前面的路还很长呢!要不是当年跟随你太爷爷游历过肾脏,我可能已经吓坏啦!哈哈哈......”
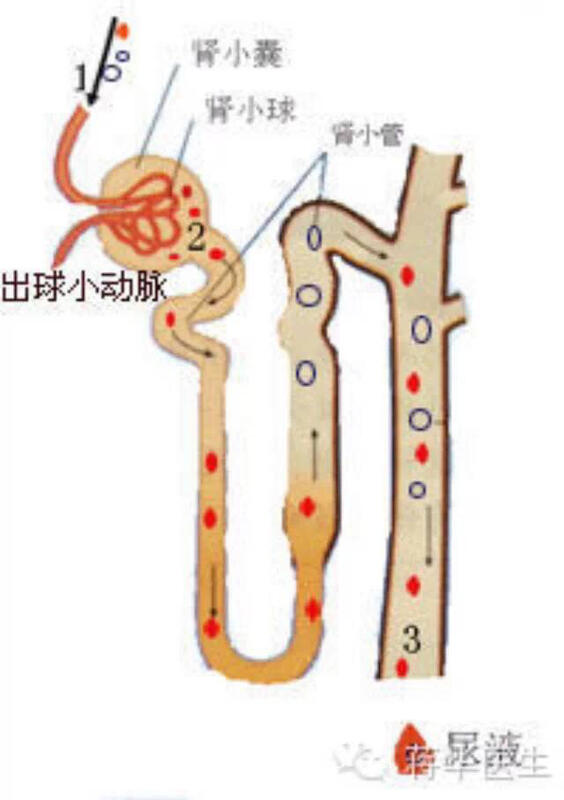 丁磊 副主任医师 医生集团-安徽 肾病内科1433人已读
丁磊 副主任医师 医生集团-安徽 肾病内科1433人已读 - 就诊指南 肾小球肾炎
肾小球肾炎诊治指南(转)肾小球肾炎诊治指南推荐由新加坡卫生部于 2001年 10月发布肾小球肾炎诊治指南 ,供大家参考。主要建议建议级别 (A ,B ,C,GPP)和证据级别 ( Ⅰ~ Ⅳ)的定义如下 :建议级别Grade A (证据级别 Ⅰa, Ⅰb) :在全部质量良好 ,并对该项特殊建议有一致性意见的文献中至少有一篇是随机对照试验的资料。Grade B (证据级别 Ⅱa, Ⅱb, Ⅲ):以操作良好但并非专门针对建议本身的非随机性临床研究为基础。Grade C (证据级别 Ⅳ):需来自专家委员会的报告或意见和/或受尊敬的权威人士的临床经验 ,缺乏可直接应用的高质量的临床研究。Good Practice Points(GPP) :以指南制订委员会临床经验为基础的最佳临床应用意见。证据级别Level Ⅰa:以对随机对照研究所做的荟萃分析为证据基础。Level Ⅰb:以至少一项随机对照研究为证据基础。Level Ⅱa:以至少一项设计良好的非随机性对照研究为证据基础。Level Ⅱb:以至少一项其他类型设计良好的准实验性研究为证据基础。Level Ⅲ:以设计良好的非实验性、描述性研究为证据基础 ,例如比较研究、相关性研究和病例研究。Level Ⅳ:以专家委员会报告或权威人士的观点和/或临床经验为证据基础。每项主要建议均按照“建议级别”和 “证据级别”来分级 , “建议级别”置于建议之句首 (略去 Grade) ; “证据级别”置于建议之句末 (略去 Level)。血尿和蛋白尿的处理B:对镜下血尿患者 (红细胞 ≥5个/高倍视野)应排除肾脏/泌尿道疾病。( Ⅲ)B:建议在标准条件下进行尿液相差显微镜检以区分肾小球源性和非肾小球源性血尿。( Ⅲ)B:对单纯性无症状镜下血尿患者应每隔 6~12个月监测其肾功能和血压。( Ⅲ)B:对于 40岁以下无症状镜下血尿患者 ,如缺乏恶性肿瘤的临床特征 ,不需要进行全面的泌尿外科学检查。( Ⅲ)B:直立性蛋白尿患者预后良好 ,不需要追踪观察。 ( Ⅲ)B:间歇性单纯蛋白尿患者预后良好 ,但仍应当每月追踪观察 6次直至尿蛋白消失。( Ⅲ)B:持续性单纯蛋白尿患者具有发展为肾功能不全的高度风险 ,应持续地监测其血压和肾功能。( Ⅲ)。B:持续性尿蛋白 ≥1g/ d的患者具有不良的肾脏病理组织学变化和预后 ,应当进行肾穿刺活检检查。( Ⅲ)B:对于镜下血尿伴蛋白尿 ,尤其是伴有红细胞管型、高血压和/或肾功能不全的患者应进行进一步的肾脏内科学检查。( Ⅲ)B:对所有肉眼血尿患者应进行泌尿外科病理学检查 ,包括超声、静脉肾盂造影和膀胱尿道镜。( Ⅲ)肾小球疾病的处理一般措施B:对血压 ≥140/ 90 mmHg的肾脏疾病患者应当进行处理以延缓肾功能恶化速率。( Ⅱb)B:对于血肌酐 < 600μmol/ L,总尿蛋白排泄率 ≥1g/ d的患者 ,建议将降压靶目标设为 < 125/ 75 mmHg (平均动脉压 < 92 mmHg)。( Ⅲ)C:对于血肌酐 < 600μmol/ L,总尿蛋白排泄率 ≤1g/ d的患者 ,建议将降压靶目标设为 < 130/ 80 mmHg (平均动脉压 < 98 mmHg)。( Ⅳ)A:对于肾小球肾炎患者高血压的常规治疗 ,优先选用血管紧张素转换酶抑制剂,因其具有较好的肾脏保护作用。 ( Ⅰb)B:对于肾小球肾炎患者高血压的治疗 ,血管紧张素转换酶抑制剂优于钙通道阻滞剂 ,因其可提供更好的肾脏保护作用。( Ⅲ)B:血管紧张素 Ⅱ受体拮抗剂可作为血管紧张素转换酶抑制剂的替代药物治疗肾小球肾炎患者的高血压。 ( Ⅲ)GPP:血管紧张素转换酶抑制剂或血管紧张素 II受体拮抗剂可用于减轻不伴有高血压的肾小球肾炎患者的尿蛋白。GPP:对于血肌酐 > 265μmol/ L的患者 ,使用血管紧张素转换酶抑制剂或血管紧张素 II受体拮抗剂应特别谨慎 ,应当定期监测血肌酐和血钾水平。A:对严重肾功能不全患者 (血肌酐 > 350μmol/ L)应考虑给予低蛋白饮食 ,但应审慎考虑以避免营养不良及其潜在的不良后果。 ( Ⅰa)A:降脂治疗并不能给肾小球疾病患者提供肾脏保护作用。 ( Ⅰb)C:降脂治疗可给肾小球疾病患者带来心血管方面的益处。 ( Ⅳ)微小病变性肾炎的处理A:建议以大剂量泼尼松龙作为微小病变性肾炎所致肾病综合征的初始性治疗。 ( Ⅰb)A:泼尼松龙的减量和停用应当在肾病综合征得到缓解之后进行。 ( Ⅰb)B:对于频繁复发、激素依赖和激素抵抗类型的由微小性病变性肾炎所致的肾病综合征患者可使用环磷酰胺进行细胞毒疗法。 ( Ⅲ)GPP:准备接受环磷酰胺治疗的患者应当被告知该疗法潜在的致不育 /不孕风险 ;应建议男性患者考虑贮存其精子。A:环孢素 A可用于治疗频繁复发、激素依赖和激素抵抗类型的由微小病变性肾炎所致的肾病综合征。 ( Ⅰb)B:对接受环孢素 A治疗的由微小病变性肾炎所致的肾病综合征患者 ,应定期监测肾功能。在环孢素 A治疗 1年以后 ,应当重复肾活检以检测有无肾毒性的组织学证据。 ( Ⅲ)局灶性节段性肾小球硬化的处理B:大剂量泼尼松龙应当作为由局灶性节段性肾小球硬化导致的肾病综合征患者的一线治疗。达到缓解后应缓慢减量 ,总疗程至少需 6个月。 ( Ⅲ)B:对于激素依赖的由局灶性节段性肾小球硬化导致的肾病综合征或伴有与激素有关的副作用的患者 ,可考虑用环磷酰胺进行细胞毒治疗。 ( Ⅲ)B:细胞毒疗法可以作为激素抵抗的由局灶性节段性肾小球硬化导致的肾病综合征的替代疗法。 ( Ⅲ)GPP:准备接受环磷酰胺治疗的患者应当被告知该疗法潜在的致不育 /不孕风险 ;应建议男性患者考虑贮存其精子。A:激素抵抗的局灶性节段性肾小球硬化导致的肾病综合征可考虑使用环孢素 A,起始剂量为每日 3~5 mg/ kg ,如果未达到持续性缓解 ,则需要长时间应用以维持缓解。 ( Ⅰ b)C:没有可靠证据表明局灶性节段性肾小球硬化导致的肾病综合征可得益于其它疗法。 ( Ⅳ)IgA肾病的处理C:对于单纯性血尿而不伴有蛋白尿的 IgA肾病患者没有治疗方法可供推荐 ,应当定期监测 (每 3~12个月一次 )其是否发展为蛋白尿。 ( Ⅳ)C:对于无症状性血尿而尿蛋白在 0. 15~1g/ d之间 ,缺乏其它不良临床和组织学指征的 IgA肾病患者没有治疗方案可供推荐。每隔 3~ 12个月应当监测一次尿蛋白。 ( Ⅳ)A:建议使用血管紧张素转换酶抑制剂治疗 IgA肾病患者的高血压 ( Ⅰb)A:对于血压正常 ,尿蛋白 ≥ 1g/ d的 IgA肾病患者 ,推荐使用血管紧张素转换酶抑制剂。 ( Ⅰb)B:就 IgA肾病患者的治疗而言,血管紧张素 Ⅱ受体拮抗剂和血管紧张素转换酶抑制剂具有相类似的使用指征。 ( Ⅱa)B:血管紧张素 Ⅱ受体拮抗剂和血管紧张素转换酶抑制剂可联合治疗尿蛋白≥ 1g/ d的 IgA肾病患者。 ( Ⅱb)A:对于尿蛋白 ≥ 1g/ d的 IgA肾病患者 ,建议联合使用双嘧达莫和小剂量华法令。肾功能异常并非其使用的禁忌证。 ( Ⅰb)A:补充鱼油并非对每一位 IgA肾病患者都有益处。 ( Ⅰa)C:补充鱼油可用于尿蛋白 >3g/ d的 IgA肾病患者。 ( Ⅳ)B:对于肾活检提示为轻微组织学改变的 IgA肾病患者 ,应当使用泼尼松龙 ,起始剂量每日 1 mg/ kg ,4~6周后减量 ,总疗程为 3~4个月。 ( Ⅱb)B:对于肾活检提示为轻微组织学改变的 IgA肾病患者 ,如果是复发、激素抵抗或激素依赖型 ,应当使用环磷酰胺 ,剂量每日 1. 5~2.0 mg/ kg,疗程 2~3个月并联用小剂量泼尼松龙。 ( Ⅱa)C:对于肾活检提示为轻微组织学改变的 IgA肾病患者 ,如果激素和环磷酰胺治疗失败 ,可使用环孢素 A,起始剂量每日 5 mg/ kg ,疗程 6~12个月 ,同时给予小剂量泼尼松龙。 ( Ⅳ)C:组织学改变并不轻微的 IgA肾病患者 ,与轻微组织学病变者类似 ,可使用泼尼松龙、环磷酰胺或环孢素 A。 ( Ⅳ)GPP:然而 ,这些患者对治疗的反应并不令人乐观 ,因此 ,应避免对无反应者的过度免疫抑制。C:对于 IgA肾病伴大量新月体形成所导致的急性肾功能衰竭患者 ,建议使用适用于其他类型新月体性肾炎的标准化治疗。首先用甲泼尼龙冲击 ,然后改为口服泼尼松龙、环磷酰胺、双嘧达莫和华法令。也可以采用血浆置换和静脉注射免疫球蛋白疗法。 ( Ⅳ)C:对于组织学改变轻微的 IgA肾病所致急性肾功能衰竭患者没有可供推荐的特异性疗法。 ( Ⅳ)GPP:对肾移植后复发的 IgA肾病患者 ,没有可供推荐的特异性疗法 ,其治疗方案与初发疾病相似。膜性肾病的处理C:对膜性肾病患者应排除继发性病因 ,尤其是自身免疫性疾病、感染、药物和恶性肿瘤。 ( Ⅳ)B:伴有肾病综合征或组织学改变为 Ⅲ或 Ⅳ期的原发性膜性肾病患者 ,因具有发展为终末肾功能衰竭的危险 ,应接受免疫抑制治疗。 ( Ⅱb)B:对于非肾病综合征范围的蛋白尿 ,肾功能正常 ,或组织学改变为 I期或 II期的患者 ,没有证据表明免疫抑制治疗有益。 ( Ⅱb)B:对于伴有进行性肾功能不全的原发性膜性肾病患者应当实施免疫抑制治疗。( Ⅲ)A:膜性肾病导致的肾病综合征可单独使用激素以诱导蛋白尿缓解。 ( Ⅰb)A:没有证据表明激素治疗对膜性肾病患者有长期疗效。 ( Ⅰa)A:具有发展为终末肾功能衰竭高度风险的膜性肾病患者 ,可以考虑联合使用烷基化药物和激素 ,疗程 6个月。 ( Ⅰ a)B:因为烷基化药物伴随有药物相关性毒性 ,在治疗前和治疗后应当对这些患者进行严密监测。 ( Ⅲ)A:对于伴有肾功能不全的膜性肾病患者 ,应当考虑每日口服环磷酰胺 ,疗程 12个月 ,应联合使用激素以预防肾功能衰竭。 ( Ⅰb)A:具有发展为终末肾功能衰竭高度风险的膜性肾病患者应当进行 6个月的环孢素 A和激素联合治疗。 ( Ⅰb)A:伴有进行性肾功能不全的膜性肾病患者应当接受 12个月的环孢素 A治疗。 ( Ⅰb)急进性肾小球肾炎的处理A:对于抗肾小球基底膜抗体所致的急进性肾小球肾炎应当采用皮质激素、细胞毒治疗和血浆置换。 ( Ⅰb)C:由抗肾小球基底膜抗体引起的急进性肾小球肾炎的皮质激素治疗应包括甲泼尼龙冲击及后续的口服泼尼松龙。 ( Ⅳ)A:对于抗肾小球基底膜抗体所致的急进性肾小球肾炎患者 ,建议进行每日交换量为 4L的血浆置换 ,持续 14 d或治疗至抗体消失。 ( Ⅰb)B:对于寡免疫复合物型急进性肾小球肾炎 ,建议首先进行甲泼尼龙冲击 ,然后口服泼尼松龙每日 1 mg/ kg。( Ⅱ a)B:环磷酰胺口服或每月静脉冲击疗法可用于治疗寡免疫复合物型急进性肾小球肾炎患者。 ( Ⅱa)B:血浆置换适用于肺出血、寡免疫复合物型急进性肾小球肾炎以及常规治疗无效的严重肾脏疾病患者。 ( Ⅲ)B:对于Wegener肉芽肿所致急进性肾小球肾炎患者 ,可口服或静脉注射环磷酰胺。 ( Ⅱa)B:对于 Wegener肉芽肿所致急进性肾小球肾炎患者 ,应当采用大剂量皮质激素口服或冲击疗法。 ( Ⅱa)B:血浆置换不适用于 Wegener肉芽肿所致急进性肾小球肾炎患者。 ( Ⅲ)系膜毛细血管性肾小球肾炎的处理B:对伴有大量蛋白尿、小管间质性疾病或肾功能受损的成人和儿童原发性系膜毛细血管性肾小球肾炎患者进行治疗。 ( Ⅲ)A:对于有进展为肾功能衰竭高度风险的儿童 I型系膜毛细血管性肾小球肾炎患者 ,应当进行大剂量皮质激素治疗。 ( Ⅰb)B:对于有进展为肾功能衰竭高度风险的儿童 II型系膜毛细血管性肾小球肾炎患者可使用大剂量皮质激素疗法。 ( Ⅲ)B:没有证据表明皮质激素治疗有益于成人系膜毛细血管性肾小球肾炎患者。 ( Ⅲ)A:对原发性系膜毛细血管性肾小球肾炎患者不推荐进行细胞毒治疗。 ( Ⅰb)B:对于有发展为肾功能衰竭高度风险的成人原发性系膜毛细血管性肾小球肾炎患者 ,建议使用双嘧达莫和阿斯匹林。 ( Ⅲ)儿童肾病综合征的处理A:对于第一次发生肾病综合征的儿童患者 ,应当口服泼尼松龙每日 60 mg/ m2(最大剂量 80mg/ d) 4周 ,然后隔日口服 40mg/ m24周 ,最后用 4周以上的时间逐渐减量。 ( Ⅰa)A:治疗儿童肾病综合征时 ,泼尼松龙应当采取晨间顿服的方法。 ( Ⅰb)A:对于复发的儿童肾病综合征患者 ,应当口服泼尼松龙每日 60 mg/ m2(最大剂量 80mg/ d)(最少 14d) ,直至尿蛋白连续三天阴性。然后隔日口服泼尼松龙40mg/ m24周 ,最后用 4周以上的时间逐渐减量。 ( Ⅰb)C:频繁复发的儿童肾病综合征患者在复发期间可接受复发治疗 ,然后以隔日0. 1 ~0.5 mg/ kg的泼尼松龙维持 3~6个月。 ( Ⅳ)B:隔日口服 2.5 mg/ kg左旋咪唑 ,疗程 6~12个月可用于治疗频繁复发的儿童肾病综合征患者。 ( Ⅱa)A:对频繁复发的儿童肾病综合征患者的复发治疗 ,可口服环磷酰胺每日 2~ 2.5 mg/ kg或苯丁酸氮芥每日 0.15 mg/ kg共 8周。 ( Ⅰa)GPP:对于激素依赖的儿童肾病综合征患者 ,可重复泼尼松龙复发治疗方案 ,然后隔日口服泼尼松龙 0. 1~0.5 mg/ kg 6~12个月。A:对于激素依赖的或频繁复发的儿童肾病综合征患者 ,应当隔日口服左旋咪唑 2.5mg/ kg6~12个月。 ( Ⅰb)B:对于激素依赖的儿童肾病综合征患者 ,可口服环磷酰胺每日 2~2.5 mg/ kg或苯丁酸氮芥每日 0.15 mg/ kg 8~12周。 ( Ⅲ)A:激素依赖的儿童肾病综合征患者应当口服环孢素 A每日 6 mg/ kg。( Ⅰb)C: :口服环孢素 A一年可用于治疗激素依赖的肾病综合征患者。 ( Ⅳ)C:对于激素抵抗型儿童肾病综合征患者 ,建议进行肾活检以排除其它肾小球病理学改变。 ( Ⅳ)C:建议对激素抵抗型儿童肾病综合征患者进行高脂血症治疗和使用利尿剂以及静脉应用白蛋白来对症处理严重水肿。 ( Ⅳ)C:口服环磷酰胺每日 2~2.5 mg/ kg 12周可用于治疗对激素抵抗的微小病变性儿童肾病综合征患者。 ( Ⅳ)B:口服环孢素 A每日 6 mg/ kg可用于治疗激素抵抗的儿童肾病综合征患者。 ( Ⅲ)GPP:治疗激素抵抗的儿童肾病综合征患者 ,环孢素 A可维持 2年。
丁磊 副主任医师 医生集团-安徽 肾病内科2570人已读 - 医学科普 处女膜伞
处女膜伞所致的尿路感染 本病临床特点是:(1)多见于中青年的已婚女性,发病急,病程长,间歇期短,以尿频、尿急、尿痛为主要症状;(2)本病易被误认为特异性或非特异性尿道炎、膀胱炎,经药物治疗易缓解,但
丁磊 副主任医师 医生集团-安徽 肾病内科5790人已读 - 医学科普 血液净化
血液净化是现代医学常用的替代治疗手段,主要有以下种类:血液透析、血液滤过、连续性动静脉血液滤过、血液灌流、免疫吸附、血浆置换、腹膜透析。一、血液透析是将血液引入透析器中,利用半渗透膜两侧溶质浓度差,经
丁磊 副主任医师 医生集团-安徽 肾病内科4306人已读 - 经典问答 血尿伴腰痛,无蛋白,请问要做什么检查
患者:病情描述(发病时间、主要症状、就诊医院等): 血尿伴腰痛,无蛋白,肌酐正常,镜检红细胞8--12个,尿酸389,位相结果:畸形红细胞4500,正形红细胞0,请问需要做什么检查,看红细胞来自哪里
丁磊 副主任医师 医生集团-安徽 肾病内科1.8万人已读 - 医学科普 肾活检
肾活检通常情况下叫做肾穿刺。由于肾脏疾病的种类繁多,病因及发病机制复杂,许多肾脏疾病的临床表现与肾脏的组织学改变并不完全一致。为了明确疾病的病因病理,进一步确诊患者所患的具体病种,这时就需要做肾穿刺活
丁磊 副主任医师 医生集团-安徽 肾病内科2635人已读 - 医学科普 转载 高尿酸血症与肾功能恶化
全网发布:2012-02-23 10:59 发表者:周福德高尿酸血症的患病率有明显增多趋势。20世纪80年代初期,我国男性高尿酸血症的患病率为1.4%,女性为1.3%。近年来,我国男性高尿酸血症的患病率为8.2%—19.8%,女性为5.1%—7.6%。据估计,目前我国约有高尿酸血症患者1.2亿,约占总人口的10%。这可能与饮食结构不合理有密切关系。高尿酸血症是指血尿酸偏高。高尿酸血症不等同于痛风,在血尿酸过高者中,约有10%会得痛风。痛风是指尿酸盐结晶在身体器官沉积的病理状态,可表现为反复发作的关节炎、肾结石和慢性肾脏病。尿酸是人体嘌呤代谢的产物。人体嘌呤来源有两种,自身合成的嘌呤以及摄入嘌呤饮食,后者约占体内总尿酸量的20%。在正常情况下,体内尿酸30%从肠道和胆道排泄,70%经肾脏排泄。肾脏是尿酸排泄的重要器官。人体每天尿酸的产生和排泄保持平衡状态,维持血尿酸于正常水平。当尿酸生成过多或排泄减少时,可以发生高尿酸血症。那么,哪些因素容易诱发高尿酸血症呢?一是进食肉类、海鲜、动物内脏、浓肉汤及坚果类食物,饮用啤酒、白酒,或者进行剧烈体育锻炼,均可引起高尿酸血症。二是长时间服用利尿药、小剂量阿司匹林、复方降压片等药物,可造成肾脏排泄尿酸减少,导致高尿酸血症。三是高血压、糖尿病、肥胖、高脂血症以及慢性肾脏病患者,也容易出现高尿酸血症。高尿酸血症与肾脏病互为因果。一方面,肾脏排泄尿酸减少可以导致高尿酸血症,此种原因是高尿酸血症的最常见病因,约占90%。另一方面,尿酸盐结晶在肾脏沉积,可以形成肾结石和慢性肾脏病,出现腰痛、血尿、蛋白尿、高血压和肾功能异常等。有高尿酸血症的慢性肾脏病患者,肾功能恶化速度更快。研究显示,血尿酸每升高1毫克/分升,肾脏病风险增加71%,肾功能恶化风险增加14%。因此,合理治疗高尿酸血症,有利于保护肾脏。高尿酸血症患者应采取以下治疗方式:(1)低嘌呤饮食。严格控制肉类、海鲜和动物内脏的摄入,减少菜花、菠菜、蘑菇、四季豆、豌豆和黄豆等食物摄入。(2)多饮水,少饮酒。每日饮水量保证在1500毫升以上,禁啤酒和白酒,可适量饮红酒。(3)坚持运动,控制体重。每日中等强度运动30分钟以上,肥胖者应减体重。(4)碱化尿液。对于痛风、合并心血管病或心血管病危险因素的高尿血酸症者,需要在医生指导下服用别嘌呤醇、苯溴马隆等降尿酸药物。痛风治疗常见的误区有:(1)血尿酸降至正常水平(低于420微摩尔/升)即可。其实,这并未达到治疗的要求,并不能很好地预防痛风的发作。(2)过分强调低嘌呤饮食的作用,认为只要严格控制饮食就可以达到治疗效果。其实,由于外源性嘌呤仅占体内总嘌呤的20%,因此,低嘌呤饮食的疗效有限,单纯依靠饮食控制不能起到很好效果。(3)仅进行短期的治疗就停止了。其实,痛风是慢性病,需要长期治疗。
丁磊 副主任医师 医生集团-安徽 肾病内科1499人已读 - 医学科普 转载 潜血与镜检红细胞的关系
尿生化十项中的潜血与镜检红细胞的关系作者:作者:李思怡, 张晓进作者单位:新疆医科大学第一附属医院检验科, 新疆乌鲁木齐830011 来源【关键词】 尿潜血 目前,自动化尿液分析仪已广泛应用于临床检
丁磊 副主任医师 医生集团-安徽 肾病内科1.8万人已读





